Pourquoi votre vue se trouble-t-elle enceinte et quand faut-il courir aux urgences ?

Voir flou pendant la grossesse est souvent bénin, mais certains signes visuels sont des urgences vitales absolues qu’il faut savoir reconnaître.
- La majorité des troubles (myopie temporaire, sécheresse) sont normaux, liés aux hormones et à la rétention d’eau.
- Une vision qui « flashe », une perte de vue brutale ou un champ visuel amputé sont des signaux d’alerte de pré-éclampsie ou d’AVC.
Recommandation : Au moindre doute sur un symptôme brutal, soudain et associé à un mal de tête ou une faiblesse, n’attendez pas : contactez immédiatement le 15.
Vous êtes enceinte et, depuis quelque temps, votre vue vous joue des tours. Un léger flou en fin de journée, des yeux qui piquent devant l’écran, vos lentilles qui deviennent soudainement insupportables… Ces petits désagréments sont le lot de nombreuses futures mamans et suscitent souvent une vague d’inquiétude. Votre premier réflexe est peut-être de penser que c’est « normal », un simple effet secondaire des grands bouleversements hormonaux que votre corps traverse. Et dans la majorité des cas, vous avez raison.
Cependant, en tant que sage-femme, mon rôle est de vous rassurer, mais aussi de vous alerter. Car derrière ce qui semble être un simple inconfort peut parfois se cacher un signal d’alarme bien plus sérieux. La question cruciale n’est pas tant de savoir *si* votre vue peut changer, mais de savoir faire le tri entre un désagrément passager et une véritable urgence médicale. La clé n’est pas seulement de constater le symptôme, mais de comprendre son mécanisme, sa vitesse d’apparition et les autres signes qui peuvent l’accompagner.
Cet article est conçu comme une consultation. Nous allons d’abord explorer les raisons physiologiques, souvent bénignes, qui modifient votre vision. Puis, nous vous donnerons des outils concrets et des critères de différenciation clairs pour identifier les situations qui exigent une consultation rapide, voire un appel immédiat aux services d’urgence. L’objectif est de vous rendre plus sereine et autonome, capable de prendre la bonne décision pour votre santé et celle de votre bébé.
Pour vous aider à naviguer entre les changements normaux et les signaux d’alerte, nous avons structuré ce guide en plusieurs étapes claires. Vous découvrirez pourquoi votre corps réagit ainsi et comment interpréter chaque symptôme visuel avec discernement.
Sommaire : Troubles visuels de la grossesse, le guide pour distinguer l’anodin de l’urgent
- Comment la rétention d’eau modifie-t-elle la forme de votre œil pendant 9 mois ?
- Vision floue ou mouches : quel symptôme annonce une hypertension gravidique dangereuse ?
- Pourquoi vos lentilles habituelles deviennent-elles insupportables au 2ème trimestre ?
- Combien de temps après l’accouchement faut-il attendre pour refaire ses lunettes ?
- Les 3 méthodes naturelles pour hydrater vos yeux enceinte sans produits chimiques
- Perte de vision d’un seul œil ou des deux : quelle différence signe l’urgence vitale ?
- Comment masser vos paupières pour faire sortir le meibum sans abîmer votre cornée ?
- Comment savoir si votre trouble visuel est une simple migraine ou un début d’AVC ?
Comment la rétention d’eau modifie-t-elle la forme de votre œil pendant 9 mois ?
L’un des changements les plus courants et les plus surprenants pendant la grossesse est l’apparition d’une vision légèrement floue, comme si votre correction n’était plus tout à fait adaptée. La coupable ? La rétention d’eau, ce phénomène bien connu pour faire gonfler les chevilles, mais qui agit aussi, plus discrètement, sur vos yeux. Les hormones de grossesse, notamment les œstrogènes, favorisent la rétention de liquide dans tous les tissus du corps, y compris la cornée et le cristallin.
Cet afflux de liquide modifie très légèrement l’épaisseur et la courbure de votre cornée. Même une variation infime peut altérer la façon dont la lumière est focalisée sur votre rétine, entraînant une myopie temporaire. Il n’est pas rare de constater une petite baisse de vision, créant l’impression que votre myopie s’est aggravée ou qu’une myopie est apparue. Des études ont montré que cette modification est généralement modérée, mais suffisante pour être perçue.
Cette myopisation serait liée à une rétention d’eau accrue pendant la grossesse au niveau de la cornée qui modifie son épaisseur et sa courbure et ainsi son index réfractif.
– Étude de Pizzarello et al., Parole de sages-femmes
Ce changement est presque toujours progressif et modéré. Selon certaines observations, il peut s’agir d’une myopisation d’environ 1 dioptrie en moyenne. Ce phénomène est totalement bénin et, bonne nouvelle, il est réversible. Votre vue reviendra à son état initial dans les semaines ou mois qui suivent l’accouchement. Il n’y a donc aucune urgence, juste un peu de patience à avoir.
Il est essentiel de bien comprendre ce mécanisme pour ne pas s’alarmer inutilement. Relire les bases de cette modification physiologique vous aidera à rester sereine.
Vision floue ou mouches : quel symptôme annonce une hypertension gravidique dangereuse ?
Si la plupart des troubles visuels sont bénins, certains doivent immédiatement vous mettre en alerte. Ils peuvent être le signe d’une pré-éclampsie (ou toxémie gravidique), une complication sérieuse de la grossesse caractérisée par une hypertension artérielle. Heureusement, cette pathologie est activement dépistée à chaque consultation, mais il est crucial que vous sachiez en reconnaître les signes d’appel. En effet, cette hypertension artérielle touche environ 5 % des femmes enceintes et peut avoir des conséquences graves si elle n’est pas prise en charge.
Les troubles visuels de la pré-éclampsie ne sont pas un simple flou progressif. Ils sont souvent soudains et alarmants. On parle de « mouches volantes » (myodésopsies), de points lumineux ou d’éclairs (phosphènes), ou encore d’une sensibilité exacerbée à la lumière. Ces symptômes sont provoqués par une mauvaise irrigation des vaisseaux de la rétine ou un spasme des artères cérébrales. Ils s’accompagnent fréquemment d’autres signes comme de forts maux de tête qui résistent au paracétamol, des œdèmes importants (gonflement du visage et des mains) ou une douleur en barre au niveau de l’estomac.
Le tableau suivant vous aidera à faire la distinction entre un simple inconfort et un signe d’urgence potentiel. Il est un outil de tri essentiel à connaître.
| Symptôme | Apparition | Symptômes Associés | Niveau d’urgence |
|---|---|---|---|
| Vision floue progressive | Sur plusieurs semaines | Aucun ou sécheresse oculaire | Suivi normal |
| Phosphènes (éclairs lumineux) | Soudaine | Céphalées violentes, douleurs abdominales | Urgence immédiate |
| Mouches volantes | Brutale et en grand nombre | Hypertension mesurée | Consultation rapide |
| Scotome scintillant (tache brillante) | Brutale | Vomissements, œdèmes massifs | Urgence vitale |
Si vous présentez l’un des symptômes de la colonne « Urgence », surtout s’il est associé à d’autres signes, ne perdez pas de temps. Contactez immédiatement votre maternité ou le 15. Il ne s’agit pas d’être alarmiste, mais réactive.
Savoir identifier les signaux d’une potentielle hypertension est une compétence clé. Prenez le temps de bien mémoriser les .
Pourquoi vos lentilles habituelles deviennent-elles insupportables au 2ème trimestre ?
Vous portez des lentilles de contact depuis des années sans aucun problème, et soudainement, au milieu de votre grossesse, elles deviennent irritantes, voire douloureuses. Rassurez-vous, vous n’êtes pas un cas isolé. Ce phénomène est très fréquent et s’explique par une combinaison de trois facteurs directement liés à la grossesse : la modification de la forme de la cornée, la diminution de la production de larmes et l’altération de la qualité de ces larmes.
Étude de cas : modifications cornéennes au troisième trimestre
Une étude a montré que l’épaississement de la cornée augmente sa sensibilité, particulièrement au troisième trimestre. Ce phénomène, dû à la rétention d’eau, fait que la lentille, même parfaitement adaptée auparavant, peut ne plus épouser la forme de l’œil et créer des frottements. Ceci est souvent aggravé par une diminution de la production de larmes, rendant l’œil plus sec et le port de lentilles inconfortable. La sensibilité cornéenne revient habituellement à la normale autour de la huitième semaine suivant l’accouchement.
De plus, les changements hormonaux peuvent rendre le film lacrymal plus « gras », favorisant les dépôts sur la lentille et une sensation de vision trouble. Face à cet inconfort, la pire chose à faire est de forcer. Votre corps vous envoie un signal clair. La solution la plus simple et la plus sûre est souvent de privilégier vos lunettes jusqu’à l’accouchement. Si vous ne pouvez vraiment pas vous passer de lentilles, quelques ajustements peuvent vous soulager.
Plan d’action : adapter le port de lentilles durant la grossesse
- Changer de type de lentilles : Discutez avec votre opticien pour passer temporairement à des lentilles journalières en silicone-hydrogel, plus perméables à l’oxygène et souvent mieux tolérées.
- Hydrater activement : Utilisez régulièrement des gouttes ophtalmiques (larmes artificielles), gels ou pommades sans conservateurs, compatibles avec la grossesse. Demandez conseil à votre pharmacien.
- Apaiser avec la chaleur : Appliquez des compresses d’eau chaude sur vos paupières fermées pendant quelques minutes pour stimuler les glandes lacrymales et soulager l’inconfort.
- Alterner avec des lunettes : Réduisez votre temps de port de lentilles. Portez vos lunettes dès que vous rentrez chez vous et les jours où vous le pouvez pour laisser vos yeux se reposer.
- Consulter en cas de persistance : Si l’irritation, la rougeur ou la douleur persistent malgré ces mesures, retirez vos lentilles et consultez un ophtalmologiste ou un optométriste pour écarter toute complication.
N’oubliez pas que cette intolérance est temporaire. Inutile d’investir dans une nouvelle adaptation coûteuse de lentilles sur mesure pendant la grossesse, car votre œil continuera d’évoluer.
Gérer cet inconfort passe par des gestes simples et une bonne compréhension du phénomène. Revoir les solutions pratiques pour le port de lentilles peut grandement améliorer votre quotidien.
Combien de temps après l’accouchement faut-il attendre pour refaire ses lunettes ?
Après neuf mois de changements visuels, l’arrivée de bébé s’accompagne souvent d’une envie de retrouver une vision nette et stable. La tentation est grande de se précipiter chez l’opticien pour refaire ses lunettes, surtout si vous avez noté une baisse de votre acuité. Pourtant, la patience est ici votre meilleure alliée. Votre corps a besoin de temps pour « dégonfler » et retrouver son équilibre hormonal, et vos yeux ne font pas exception.
La majorité des troubles visuels bénins liés à la grossesse, comme la myopie temporaire, se résorbent d’eux-mêmes. La rétention d’eau diminue, la cornée retrouve son galbe initial et votre vue revient le plus souvent à son état d’avant la grossesse. Ce processus peut prendre de quelques semaines à plusieurs mois. Changer votre correction trop tôt serait une erreur : vous risqueriez d’investir dans des verres qui ne seraient plus adaptés quelques mois plus tard. De manière générale, les optométristes recommandent d’attendre 6 à 9 mois après l’accouchement avant de réaliser un examen de la vue pour une nouvelle prescription.
Un facteur important à prendre en compte est l’allaitement. Les hormones de la lactation, notamment la prolactine, peuvent continuer à influencer l’hydratation de votre corps et donc de vos yeux, prolongeant la période d’instabilité visuelle. Voici une chronologie indicative pour vous guider :
- 5 à 6 semaines post-partum : La plupart des troubles bénins (léger flou) devraient commencer à s’améliorer.
- 2 mois après l’accouchement (sans allaitement) : Un premier contrôle est envisageable si la gêne est importante.
- 2 mois après le sevrage complet : Si vous avez allaité, c’est le délai minimum recommandé avant de faire contrôler votre vue pour une prescription stable.
- 6 mois après l’accouchement : Délai minimum absolu avant d’envisager une chirurgie réfractive (laser), car la stabilité parfaite de la cornée est indispensable.
Même si votre vision vous semble être revenue à la normale, un bilan post-natal chez un ophtalmologiste est une bonne précaution, notamment si vous avez eu un diabète gestationnel ou une pré-éclampsie, qui peuvent laisser des traces sur la rétine.
La planification de votre suivi visuel après la naissance est importante. Comprendre les délais nécessaires à la stabilisation de votre vue vous évitera des dépenses inutiles.
Les 3 méthodes naturelles pour hydrater vos yeux enceinte sans produits chimiques
La sécheresse oculaire est l’un des maux les plus fréquents de la grossesse. Les yeux qui piquent, qui brûlent, une sensation de sable sous les paupières… Ces symptômes sont dus à une production de larmes diminuée et à une composition du film lacrymal modifiée par les hormones. Avant de vous tourner vers des gouttes, souvent indispensables, il existe des gestes simples et naturels à intégrer dans votre quotidien pour améliorer votre confort.
Ces méthodes visent à reposer vos yeux, à améliorer la qualité de vos larmes de l’intérieur et à stimuler leur production. Elles sont sans danger et peuvent faire une grande différence, surtout si vous passez beaucoup de temps devant les écrans.

L’une des techniques les plus efficaces est la règle du 20-20-20, particulièrement utile pour lutter contre la fatigue visuelle numérique. L’idée est de forcer votre regard à changer de focale pour relaxer les muscles oculaires et favoriser le clignement, qui répartit le film lacrymal sur la cornée. Voici trois approches complémentaires :
- La règle du 20-20-20 : Toutes les 20 minutes passées devant un écran, faites une pause de 20 secondes pour regarder un objet situé à au moins 6 mètres (20 pieds) de distance. Regardez par la fenêtre, fixez le mur du fond de la pièce… L’important est de regarder au loin.
- Une alimentation riche en Oméga-3 : La qualité de vos larmes dépend de ce que vous mangez. Les Oméga-3 sont des acides gras essentiels qui améliorent la couche lipidique du film lacrymal, empêchant son évaporation trop rapide. Privilégiez les noix, les graines de chia et les poissons gras à faible teneur en mercure (sardines, maquereaux, saumon sauvage) pour en faire le plein.
- L’exercice de clignement conscient : Lorsque nous sommes concentrés, nous clignons jusqu’à 5 fois moins des yeux. Prenez l’habitude, plusieurs fois par jour, de faire cet exercice simple : fermez complètement et fermement les yeux, maintenez la pause une seconde pour presser les glandes de Meibomius, puis ouvrez grand. Répétez 10 fois de suite.
Ces habitudes, combinées à une bonne hydratation (boire suffisamment d’eau) et à l’utilisation d’un humidificateur d’air si votre intérieur est sec, peuvent grandement soulager les symptômes de la sécheresse oculaire.
Adopter ces gestes simples est un premier pas vers plus de confort. Intégrer dans votre routine quotidienne est bénéfique pour vos yeux.
Perte de vision d’un seul œil ou des deux : quelle différence signe l’urgence vitale ?
Voici un critère de tri absolument fondamental. Une perte de vision qui touche un seul œil (unilatérale) ou les deux yeux (bilatérale) n’indique pas du tout la même origine, et donc pas le même niveau d’urgence. Savoir faire cette distinction peut être crucial. En règle générale, un problème qui n’affecte qu’un œil a souvent une cause oculaire, tandis qu’un problème affectant les deux yeux simultanément suggère une origine neurologique centrale (cérébrale).
Une perte de vision brutale d’un seul œil, même temporaire (amaurose fugace), doit vous conduire à une consultation ophtalmologique d’urgence. La cause peut être une occlusion vasculaire rétinienne, c’est-à-dire un petit caillot qui bloque une artère ou une veine de l’œil. C’est une urgence, car un diagnostic et un traitement rapides peuvent parfois sauver la vision de l’œil atteint.
Le sang d’une femme enceinte coagule plus facilement pour prévenir les hémorragies à l’accouchement, ce qui augmente très légèrement le risque de formation de caillots.
– Dr. Callins, AllAboutVision
En revanche, une perte de vision bilatérale, symétrique, ou l’amputation de la moitié du champ visuel des deux yeux (hémianopsie), est un signe d’alerte majeur d’une atteinte cérébrale, comme un AVC ou une hypertension intracrânienne sévère. Dans ce cas, l’urgence n’est plus ophtalmologique, elle est vitale. Il faut appeler le 15 sans délai.
Ce tableau, basé sur les recommandations médicales, résume les pistes diagnostiques selon le type de perte visuelle :
| Type de perte | Localisation probable | Causes possibles | Urgence |
|---|---|---|---|
| Unilatérale (un œil) | Cause oculaire | Occlusion vasculaire rétinienne | Urgence ophtalmologique |
| Bilatérale symétrique | Cause neurologique centrale | AVC, hypertension intracrânienne | Urgence vitale |
| Hémianopsie (moitié du champ) | Voies visuelles cérébrales | AVC cortical | Urgence vitale immédiate |
| Amaurose fugace (perte brève) | Artère carotide/ophtalmique | AIT précurseur d’AVC | Urgence absolue |
Cette distinction est l’un des éléments les plus importants à retenir. Prenez une minute pour bien assimiler la différence fondamentale entre une atteinte unilatérale et bilatérale.
Comment masser vos paupières pour faire sortir le meibum sans abîmer votre cornée ?
Nous avons vu que la sécheresse oculaire est fréquente. L’une de ses causes est le dysfonctionnement des glandes de Meibomius. Ces minuscules glandes, situées dans l’épaisseur des paupières, produisent une substance huileuse (le meibum) qui forme la couche externe du film lacrymal et l’empêche de s’évaporer. Sous l’effet des hormones, ce meibum peut s’épaissir, boucher les glandes et provoquer une sécheresse « évaporative ».
Une routine de soins des paupières, incluant un massage doux, peut aider à fluidifier et à faire sortir ce meibum, restaurant ainsi la qualité de vos larmes. Mais attention, le geste doit être précis et doux pour être efficace sans être agressif pour l’œil. Il ne s’agit pas de frotter, mais bien de masser.
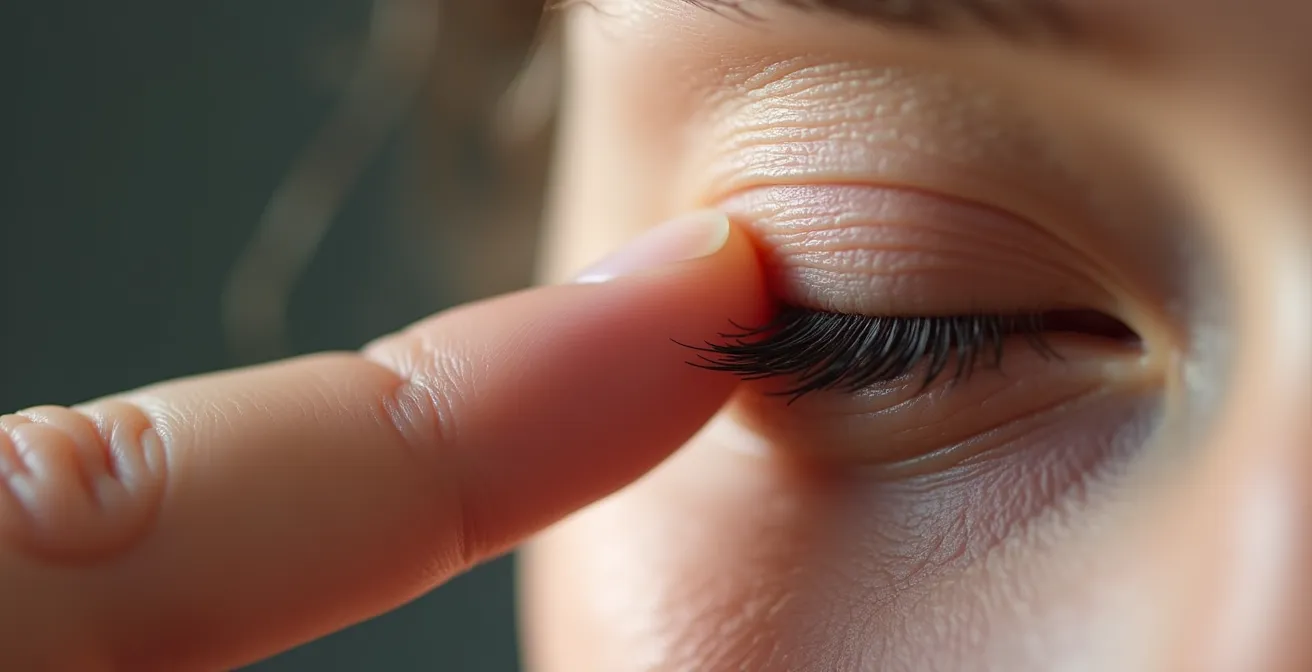
La routine se déroule en trois étapes clés, à réaliser une à deux fois par jour en cas de sécheresse importante. La chaleur est une étape préliminaire indispensable pour que le massage soit efficace.
- Étape 1 – Chauffer : Appliquez des compresses imbibées d’eau chaude ou un masque chauffant (disponible en pharmacie) sur vos paupières fermées pendant 5 à 10 minutes. La chaleur va liquéfier le meibum épaissi à l’intérieur des glandes, le préparant à être expulsé.
- Étape 2 – Masser : Juste après avoir chauffé, massez vos paupières avec la pulpe de votre index. Le mouvement doit toujours être dirigé vers le bord des cils, là où se trouvent les orifices des glandes. Pour la paupière supérieure, massez doucement de haut en bas. Pour la paupière inférieure, massez doucement de bas en haut. Répétez ce geste 5 à 10 fois par paupière.
- Étape 3 – Nettoyer : Après le massage, il est normal de voir un excès de lipides et de débris sur le bord des cils. Utilisez une compresse stérile ou une lingette oculaire dédiée pour nettoyer délicatement le bord libre des paupières, en enlevant l’excédent de meibum que vous venez d’extraire.
Cette routine simple, souvent recommandée par les ophtalmologistes, est un excellent moyen de gérer la sécheresse oculaire et de prévenir les orgelets ou chalazions, plus fréquents lorsque les glandes sont bouchées.
La maîtrise de ce geste technique peut apporter un grand soulagement. Pour être sûre de bien l’exécuter, n’hésitez pas à relire les étapes du massage des paupières.
À retenir
- La majorité des changements visuels (léger flou, sécheresse) sont progressifs, bénins et réversibles après l’accouchement.
- Les vrais signaux d’alarme sont la soudaineté, l’intensité et les symptômes associés (maux de tête violents, faiblesse, etc.).
- La patience est essentielle : ne changez pas de lunettes avant 6-9 mois post-partum et attendez la fin de l’allaitement pour une correction stable.
Comment savoir si votre trouble visuel est une simple migraine ou un début d’AVC ?
C’est sans doute la question la plus angoissante. Vous voyez soudainement des scintillements, une tache lumineuse en zigzag qui grandit… Est-ce une migraine ophtalmique avec aura, un phénomène impressionnant mais généralement bénin, ou le début d’un accident vasculaire cérébral (AVC), une urgence vitale absolue ? Pendant la grossesse, le risque d’AVC est très légèrement augmenté, il est donc primordial de connaître les critères de différenciation.
La principale différence réside dans la progression des symptômes et leur nature. L’aura d’une migraine se construit : elle commence petit, se déplace, grandit, puis s’estompe en 20 à 60 minutes, souvent suivie par un mal de tête. Les symptômes d’un AVC sont maximaux d’emblée : la perte de vision est soudaine, fixe et ne régresse pas. De plus, l’AVC s’accompagne presque toujours d’autres signes neurologiques. La méthode « V.I.T.E. » (Visage, Incapacité, Trouble de la parole, Extrême urgence) est un bon moyen mnémotechnique.
Ce tableau, inspiré des recommandations médicales d’urgence, vous donne les clés pour faire la différence. En cas de doute, la règle est simple : on considère toujours le pire scénario et on agit en conséquence.
| Critère | Migraine avec aura | AVC | Action requise |
|---|---|---|---|
| Progression | Développement sur 5-60 minutes | Soudain, intensité maximale d’emblée | AVC = Appel 15 immédiat |
| Durée | 20-60 minutes puis régression | Persistant ou s’aggravant | Persistance = Urgence |
| Type visuel | Scintillement qui se déplace (positif) | Perte fixe d’un champ visuel (négatif) | Perte fixe = Urgence vitale |
| Autres signes | Céphalée pulsatile suivant l’aura | Faiblesse, trouble parole, confusion | Signes multiples = V.I.T.E. |
Si votre vision est double ET que vous n’arrivez pas à lever un bras, il ne s’agit pas d’une migraine. Appelez le 15.
– Consensus médical, Recommandations urgences neurologiques
Retenez ceci : un symptôme visuel isolé qui progresse puis régresse est très probablement une migraine. Un symptôme visuel brutal, fixe, accompagné d’un autre déficit neurologique (parole, motricité) est un AVC jusqu’à preuve du contraire.
Pour une prise de décision rapide et éclairée, il est vital de savoir . Ce savoir peut faire toute la différence.
Votre instinct est votre meilleur guide. Si un symptôme vous semble étrange, brutal et inquiétant, ne rationalisez pas et n’attendez pas qu’il passe. Il vaut mieux consulter pour rien que de passer à côté d’une urgence. Pour votre santé et celle de votre bébé, n’hésitez jamais à demander un avis médical ou à contacter le 15 au moindre doute.