Comment savoir si votre œil collé nécessite des antibiotiques ou juste du sérum phy ?
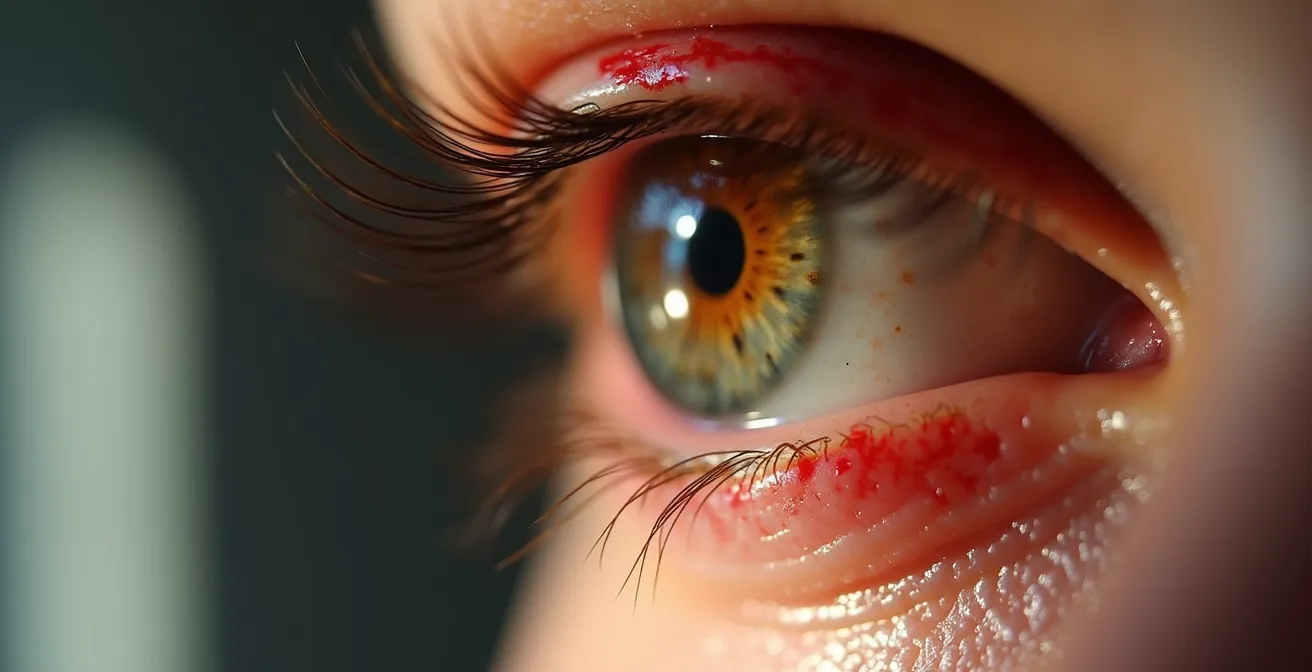
Contrairement à l’idée reçue, la majorité des yeux rouges et collés ne justifient pas un traitement antibiotique.
- Un écoulement clair et liquide oriente vers une origine virale, tandis qu’un pus jaune ou verdâtre épais est un signal fort d’infection bactérienne.
- Des gestes d’hygiène stricts (une compresse par œil, lavage des mains) sont plus efficaces que tout pour éviter la contagion et la surinfection.
Recommandation : Avant de penser aux antibiotiques, observez les symptômes et appliquez un protocole de nettoyage rigoureux. La consultation ne devient nécessaire qu’en cas de signaux bactériens évidents ou d’absence d’amélioration.
Le réveil avec un œil collé, rouge et larmoyant est une expérience désagréable et souvent anxiogène, surtout lorsqu’il s’agit d’un enfant. Le premier réflexe est fréquemment de penser « conjonctivite » et d’imaginer une visite inévitable chez le médecin pour obtenir une ordonnance d’antibiotiques. C’est une réaction compréhensible, ancrée dans l’idée que toute infection se combat avec des médicaments.
Pourtant, en tant que médecin généraliste, je peux vous affirmer que dans la grande majorité des cas, cette démarche est non seulement inutile, mais parfois même contre-productive. La vraie compétence face à un œil rouge n’est pas de traiter aveuglément, mais de savoir observer. La clé du triage réside dans quelques « signaux » simples que tout le monde peut apprendre à reconnaître. La couleur de l’écoulement, la sensation ressentie, ou encore les symptômes associés comme un mal de gorge sont des indices précieux.
Cet article est conçu comme un guide de triage pragmatique. L’objectif n’est pas de remplacer un diagnostic médical, mais de vous donner les outils pour comprendre ce qui se passe, gérer la situation avec les bons gestes d’hygiène, et surtout, savoir quand une consultation devient réellement indispensable. Nous aborderons les différences entre les infections, les règles de contagion, les erreurs à ne pas commettre et les solutions simples pour soulager l’inconfort, y compris pour les affections courantes comme l’orgelet.
Cet article vous guidera pas à pas pour analyser la situation, adopter les bons réflexes et reconnaître les signaux d’alerte. Le sommaire ci-dessous détaille les points essentiels que nous allons aborder pour vous permettre de gérer au mieux cet épisode oculaire.
Sommaire : Distinguer et traiter un œil infecté
- Pus jaune ou larmes claires : ce que la couleur de l’écoulement dit de votre infection
- Combien de jours devez-vous garder votre enfant à la maison selon le type de conjonctivite ?
- Pourquoi une conjonctivite accompagnée d’un mal de gorge est presque toujours virale ?
- L’erreur de la compresse unique qui transmet l’infection de l’œil droit à l’œil gauche
- Sensation de sable dans les yeux : quelles astuces froides calment l’envie de gratter ?
- Pourquoi garder votre mascara plus de 3 mois est une roulette russe pour vos yeux ?
- Pourquoi ne faut-il jamais percer un orgelet avec une aiguille, même désinfectée ?
- Comment faire mûrir et disparaître un orgelet en 48h sans antibiotiques ?
Pus jaune ou larmes claires : ce que la couleur de l’écoulement dit de votre infection
Face à un œil rouge, le premier indice se trouve dans la nature même des sécrétions. C’est le critère de tri le plus simple et le plus efficace. Une conjonctivite virale, la plus fréquente, provoque un larmoiement clair, comme de l’eau. À l’inverse, si vous observez un écoulement épais, blanc, vert ou jaune dans la conjonctivite bactérienne, le diagnostic s’oriente différemment. Ce pus, qui colle les paupières au réveil, est le signe que des bactéries sont à l’œuvre.
La distinction est fondamentale : les antibiotiques sont totalement inefficaces contre les virus. Les prescrire pour une conjonctivite virale ne ferait que contribuer à l’antibiorésistance. L’observation attentive de l’écoulement permet donc d’éviter une consultation et une prescription inutiles dans de nombreux cas. Outre la couleur, la consistance et l’abondance sont des marqueurs clés.
Votre grille d’auto-évaluation en 5 points
- Observer la couleur : L’écoulement est-il transparent et aqueux (orientation virale) ou jaune-verdâtre et purulent (orientation bactérienne) ?
- Évaluer la consistance : Est-il fluide comme des larmes (viral) ou épais et collant (bactérien) ?
- Noter l’abondance : Avoir les paupières fortement collées au réveil est un signe fort de conjonctivite bactérienne.
- Vérifier la symétrie : L’infection a-t-elle commencé sur un seul œil avant de potentiellement atteindre le second (typique du bactérien), ou les deux yeux ont-ils été touchés quasi simultanément (plus fréquent pour le viral) ?
- Associer les symptômes : La conjonctivite s’accompagne-t-elle d’un rhume, d’une toux ou d’un mal de gorge ? Si oui, l’origine virale est quasi certaine.
Cette première analyse simple vous oriente déjà de manière très fiable. Un écoulement clair et aqueux, même abondant, doit vous inciter à la patience et à une hygiène rigoureuse plutôt qu’à une course aux antibiotiques.
Combien de jours devez-vous garder votre enfant à la maison selon le type de conjonctivite ?
La question de l’éviction scolaire est une préoccupation majeure pour les parents. La réponse dépend directement du type de conjonctivite, car toutes ne sont pas contagieuses. Une conjonctivite d’origine allergique, par exemple, ne nécessite aucune éviction. En revanche, les formes infectieuses, virales et bactériennes, sont extrêmement contagieuses et imposent des précautions pour protéger la collectivité (crèche, école).

Pour une conjonctivite bactérienne, un enfant est considéré comme contagieux jusqu’à 24 à 48 heures après le début d’un traitement antibiotique local. Pour la forme virale, la plus courante, la contagion persiste tant qu’il y a des sécrétions, soit pendant 7 à 14 jours. Le retour en collectivité n’est envisageable que lorsque l’œil a retrouvé son aspect normal et ne coule plus. Selon les recommandations médicales, un enfant présentant une conjonctivite bactérienne doit rester à la maison le temps que l’infection guérisse pour éviter la contamination. Chez le nourrisson, les conjonctivites sont souvent bactériennes et traitées par instillation d’antibiotiques jusqu’à ce que l’œil ne soit plus collé le matin.
Le tableau suivant, basé sur les recommandations de l’Assurance Maladie, synthétise les règles d’éviction à suivre. Comme le montre cette synthèse officielle sur la gestion de la conjonctivite, la durée d’éviction est directement liée à la cause de l’infection.
| Type de conjonctivite | Période de contagion | Retour en collectivité | Certificat nécessaire |
|---|---|---|---|
| Bactérienne sous antibiotiques | 24h après début du traitement | Possible après 24h de traitement si œil non collé | Souvent exigé |
| Virale | Tant que sécrétions actives (7-14 jours) | Quand les sécrétions cessent | Variable selon établissement |
| Allergique | Non contagieuse | Pas d’éviction nécessaire | Non |
En cas de doute, et notamment si l’établissement scolaire exige un certificat de non-contagion, une consultation médicale s’impose pour valider le diagnostic et autoriser le retour de l’enfant.
Pourquoi une conjonctivite accompagnée d’un mal de gorge est presque toujours virale ?
L’un des indices les plus fiables pour différencier une conjonctivite virale d’une bactérienne se trouve en dehors de l’œil. Si l’irritation oculaire s’accompagne de symptômes typiques du rhume – nez qui coule, mal de gorge, toux, éternuements – l’origine virale est quasi certaine. Cette association n’est pas une coïncidence ; elle est due au principal coupable des conjonctivites virales : l’adénovirus.
D’après les données cliniques, les adénovirus sont les virus les plus fréquents dans les conjonctivites virales et s’accompagnent souvent d’une infection des voies respiratoires supérieures. Ce virus se propage facilement et affecte différentes muqueuses, dont celles des yeux (conjonctive) et de la gorge (pharynx). C’est pourquoi on parle souvent de « fièvre pharyngo-conjonctivale ». Voir apparaître un œil rouge en même temps qu’un état grippal est donc un tableau clinique très cohérent pour une infection virale, qui ne répondra pas aux antibiotiques.
Cette vision globale des symptômes est un réflexe de diagnostic essentiel. Comme le souligne le Centre Ophtalmologique Daviel dans son guide sur les infections oculaires :
La conjonctivite virale est souvent associée à une rhinopharyngite. Elle peut être à l’origine d’un rhume, d’une laryngite, d’une angine, d’une bronchite, d’un état grippal et de fièvre.
– Centre Ophtalmologique Daviel, Guide sur les conjonctivites infectieuses
Dans ce contexte, le traitement se concentre sur le soulagement des symptômes : nettoyage des yeux au sérum physiologique, compresses froides pour apaiser, et patience. L’infection suivra son cours et guérira d’elle-même, comme un rhume classique.
L’erreur de la compresse unique qui transmet l’infection de l’œil droit à l’œil gauche
L’hygiène est la pierre angulaire du traitement de toute conjonctivite infectieuse. Cependant, une erreur fréquente et redoutable consiste à utiliser la même compresse pour nettoyer les deux yeux. Ce geste, qui peut sembler anodin, est le moyen le plus sûr de transférer les germes d’un œil infecté à l’œil sain, transformant une infection unilatérale en une double conjonctivite. C’est ce qu’on appelle la contamination croisée.
La règle d’or est simple et non-négociable : un œil, une compresse, un passage. Chaque nettoyage doit se faire avec du matériel stérile et à usage unique. On nettoie toujours de l’intérieur de l’œil (près du nez) vers l’extérieur pour ne pas ramener les germes vers le canal lacrymal. Une fois le passage effectué, la compresse est jetée immédiatement. Si un second passage est nécessaire, on utilise une nouvelle compresse.
Ce protocole rigoureux s’étend à tout l’environnement du patient. Voici les étapes à suivre impérativement pour éviter la propagation :
- Lavage des mains : Un lavage méticuleux au savon pendant au moins 30 secondes avant et après chaque soin oculaire.
- Dosettes uniques : Utiliser une dosette de sérum physiologique par œil. Ne jamais utiliser la même dosette pour les deux yeux, ni la conserver après ouverture.
- Compresses stériles : Utiliser une nouvelle compresse stérile pour chaque passage sur chaque œil.
- Linge de toilette personnel : Isoler les serviettes de toilette, gants et taies d’oreiller de la personne infectée. La taie d’oreiller doit être changée quotidiennement pour éviter l’auto-réinfection nocturne.
- Éviter le contact : S’efforcer de ne pas toucher ou frotter ses yeux, et en particulier de ne pas toucher l’œil sain après un contact avec l’œil infecté.
En respectant scrupuleusement ces gestes, vous accélérez non seulement la guérison mais vous protégez aussi efficacement votre entourage et votre deuxième œil.
Sensation de sable dans les yeux : quelles astuces froides calment l’envie de gratter ?
La sensation d’avoir un « grain de sable » dans l’œil, accompagnée de démangeaisons intenses, est l’un des symptômes les plus inconfortables de la conjonctivite, notamment virale et allergique. Le réflexe est de frotter, ce qui ne fait qu’aggraver l’inflammation et augmenter le risque de contamination. Heureusement, une solution simple et efficace existe : le froid.

L’application de compresses froides sur les paupières fermées a un effet vasoconstricteur et anti-inflammatoire immédiat. Le froid resserre les vaisseaux sanguins de la conjonctive, ce qui diminue le rougissement et le gonflement. Il a également un effet anesthésiant local qui calme la sensation de démangeaison et l’envie irrépressible de se gratter. Cette méthode est particulièrement utile dans les conjonctivites virales où le traitement est avant tout symptomatique.
Pour une efficacité optimale, imbibez des compresses stériles d’eau froide (ou de sérum physiologique conservé au réfrigérateur) et appliquez-les sur les yeux fermés pendant 5 à 10 minutes, plusieurs fois par jour. En complément, l’utilisation de larmes artificielles ou de collyres lubrifiants, également conservés au frais, aide à « rincer » la surface de l’œil et à soulager la sensation de corps étranger. C’est une stratégie de confort qui permet de mieux supporter l’infection le temps qu’elle se résolve.
Attention cependant, si la sensation de sable s’accompagne d’une douleur vive, d’une baisse de la vision ou d’une sensibilité anormale à la lumière (photophobie), une consultation médicale en urgence s’impose pour écarter une atteinte de la cornée.
Pourquoi garder votre mascara plus de 3 mois est une roulette russe pour vos yeux ?
L’hygiène oculaire ne se limite pas à la gestion des infections. Elle passe aussi par la prévention, et le maquillage est un facteur de risque majeur souvent sous-estimé. Le mascara, en particulier, est un véritable bouillon de culture. À chaque utilisation, la brosse prélève des bactéries présentes sur vos cils et les réintroduit dans le tube, un environnement humide et sombre idéal pour leur prolifération.
La recommandation des ophtalmologues est sans appel : un mascara doit être jeté impérativement après 3 mois d’ouverture, même s’il n’est pas terminé. Continuer à l’utiliser au-delà de cette durée augmente de façon exponentielle le risque de développer une conjonctivite, un orgelet ou une blépharite (inflammation du bord de la paupière). Il est crucial de jeter tout produit de maquillage ayant été en contact avec un œil infecté pour éviter une re-contamination après la guérison.
Au-delà de la durée de vie du produit, des règles d’hygiène strictes doivent être appliquées :
- Ne jamais partager son maquillage pour les yeux (mascara, eye-liner, fards). C’est le meilleur moyen de s’échanger des bactéries.
- Se laver scrupuleusement les mains avant de se maquiller ou de se démaquiller.
- Éviter de « pomper » la brosse dans le tube. Ce geste introduit de l’air et accélère le dessèchement et la contamination du produit.
- Retirer ses lentilles de contact avant de se démaquiller pour éviter de piéger des particules de maquillage sous la lentille.
Considérer vos produits de maquillage oculaire comme des produits périssables est le meilleur moyen de prévenir de nombreuses infections évitables.
Pourquoi ne faut-il jamais percer un orgelet avec une aiguille, même désinfectée ?
L’orgelet est un petit furoncle douloureux situé à la base d’un cil, causé par l’infection bactérienne (généralement par un staphylocoque) d’un follicule pileux. Face à ce bouton rempli de pus, la tentation de le « percer » avec une aiguille pour le vider et accélérer la guérison peut être grande. C’est une très mauvaise idée, et l’une des erreurs les plus dangereuses que vous puissiez commettre.
Même une aiguille que vous pensez « désinfectée » n’est pas stérile et risque d’introduire d’autres germes. Plus grave encore, la manipulation agressive de l’orgelet peut faire éclater la fine barrière qui contient l’infection. Le pus peut alors se propager aux tissus environnants. Comme l’avertissent les ophtalmologues :
Il ne faut surtout pas chercher à percer l’orgelet au risque d’augmenter le risque de diffusion de l’infection ! L’infection peut se diffuser à l’ensemble de la paupière et se compliquer d’une cellulite étendue à la face.
– Label QualiDoc, Guide ophtalmologique sur l’orgelet
La cellulite péri-orbitaire est une infection grave des tissus de la paupière et du visage. La peau des paupières est la plus fine du corps, et sa proximité avec le globe oculaire et les structures faciales rend toute diffusion d’infection particulièrement risquée. Tenter de percer un orgelet, c’est jouer avec le feu et risquer de transformer un problème bénin en une complication nécessitant un traitement antibiotique lourd, voire une hospitalisation.
La seule conduite à tenir est de favoriser son drainage naturel, sans jamais y toucher directement avec un outil ou avec les doigts.
À retenir
- Le tri initial est simple : un écoulement clair et liquide suggère une origine virale (patience et hygiène), tandis qu’un pus jaune ou verdâtre épais est un signal fort d’infection bactérienne (consultation recommandée).
- L’hygiène est la clé : utilisez toujours une compresse différente par œil et par passage, et changez la taie d’oreiller quotidiennement pour éviter la contamination croisée et la réinfection.
- Ne manipulez jamais : un orgelet doit être traité par la chaleur humide pour favoriser son drainage naturel et ne doit jamais être percé, au risque de provoquer une infection grave du visage.
Comment faire mûrir et disparaître un orgelet en 48h sans antibiotiques ?
Maintenant que nous avons établi qu’il ne faut jamais percer un orgelet, quelle est la bonne méthode pour s’en débarrasser ? La solution la plus efficace est simple, naturelle et repose sur un principe physique : la chaleur humide. L’objectif est d’accélérer le processus naturel de maturation de l’orgelet pour qu’il se vide de lui-même, sans intervention agressive.
Selon les observations cliniques, l’orgelet finit par être surmonté d’un point blanc 24 à 48h après les premiers symptômes. L’application de chaleur aide ce processus. Le protocole de thérapie par la chaleur est le suivant :
- Appliquer des compresses chaudes : Imbibez des compresses stériles ou un gant de toilette très propre d’eau chaude (non brûlante, la température doit être confortable sur la peau du poignet).
- Maintenir la chaleur : Appliquez la compresse sur la paupière fermée pendant 10 à 15 minutes. Répétez l’opération 3 à 4 fois par jour.
- Masser très délicatement : Après chaque application de chaleur, vous pouvez masser très légèrement la paupière, de la base vers le bord des cils, pour aider à drainer la glande obstruée.
- Laisser le drainage se faire : Ne pressez jamais pour faire sortir le pus. La chaleur va ramollir les tissus et permettre à l’orgelet de se rompre et de se vider spontanément. Nettoyez alors délicatement les sécrétions avec une compresse stérile.
Ce traitement conservateur est efficace dans la quasi-totalité des cas. Il permet de soulager la douleur et d’accélérer la guérison sans médicament. Si l’orgelet ne montre aucune amélioration après 48h de traitement par la chaleur, s’il grossit de manière significative ou si la douleur devient intense, une consultation médicale est alors nécessaire.
Pour une gestion sereine de vos petits tracas oculaires, adoptez ces réflexes d’hygiène et d’observation. En cas de doute, ou si les symptômes (douleur intense, baisse de vision, écoulement purulent persistant au-delà de 2-3 jours) s’aggravent, une consultation médicale reste indispensable pour écarter toute complication.